您当前的位置:检测资讯 > 法规标准
嘉峪检测网 2021-11-20 07:24
摘 要 / Abstract
目的:研究美国FDA医疗器械场地检查制度。方法:收集美国医疗器械检查相关法规与指南,从质量体系法规、质量体系检查技术(QSIT)、检查类型、检查程序、信息化平台建设等几个方面进行梳理与分析。结果与结论:基于对美国医疗器械场地检查制度的研究,结合我国医疗器械监管实际,在检查技术标准、检查结果分类、监管协调和信息化几个方面得出改进我国医疗器械检查制度的启示。
Objective: To study the US FDA’s medical device establishment inspection system. Method: Sort out and analyze medical device inspection regulations and guidance in the US from the perspectives of quality system regulation, quality system inspection technique (QSIT), inspection types, inspection procedures, and information platform construction. Results and Conclusions: Based on research on the US medical device inspection system and the current situation of medical device regulation in China, suggestions are proposed for improving China’s medical device inspection system in terms of inspection technical standards, inspection result classification, regulatory coordination and information system.
关 键 词 / Key words
FDA ;医疗器械 ;检查 ;质量体系 ;监管启示
FDA; medical device; inspection; quality system; regulatory suggestions
美国FDA将场地检查(establishment inspection)定义为:为确保生产企业符合FDA的相关法律法规,而对生产设施进行的一项仔细的、重要的、官方的检查[1]。美国FDA下设的器械与放射卫生中心(Center for Devices and Radiological Health,CDRH)与监管事务办公室(Office of Regulatory Affairs,ORA)协同合作,致力于确保医疗器械的安全性和有效性。ORA主要负责检查的具体执行,FDA地区办公室的ORA检查员对医疗器械生产企业进行场地检查。CDRH则在FDA总部负责检查的协调,必要时可向地区办公室的ORA发布检查任务。
01、医疗器械质量体系法规与质量体系检查技术(QSIT)
1.1 质量体系法规
质量体系(quality system)是FDA医疗器械场地检查的重点,任何在美国上市的医疗器械的生产企业必须建立并遵循质量体系,以确保其产品符合相应的要求和标准。医疗器械GMP又称质量体系法规(Quality System Regulation,QSR)(21CFR Part 820),规定了医疗器械在设计、制造、包装、贴标、贮存、安装和服务过程中的相关要求,适用于以商业化销售为目的的成品器械生产企业(表1)。FDA对医疗器械生产企业QSR的合规性进行检查,以确保上市器械的安全性和有效性[2]。
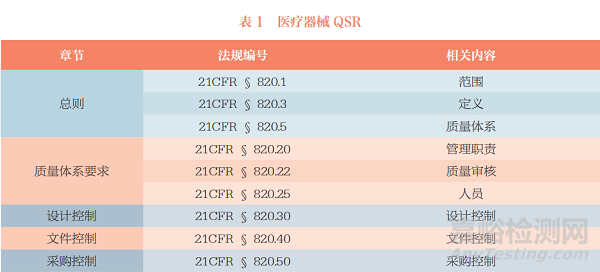
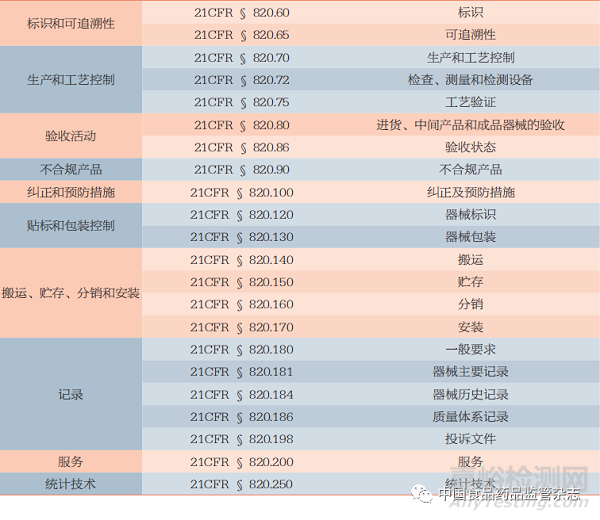
1.2 QSIT
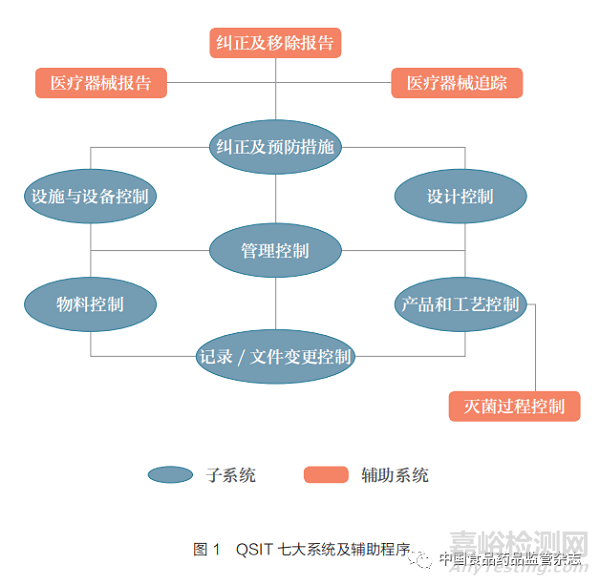
1999年8月,FDA的ORA和CDRH联合发布《质量体系检查指南》(Guide to Inspections of Quality System),为检查员执行检查任务提供了统一的、程序化的指导[3]。质量体系检查技术(quality system inspection technique,QSIT)是一种评估医疗器械生产商是否符合质量体系和法规要求的工具,有助于检查员聚焦质量体系中的关键因素、确定检查的重点,从而使检查工作更加高效。QSIT将质量体系分为7个子系统,其中4个为关键子系统:管理控制、产品和工艺控制(Product and Process Control,P&PC)、纠正及预防措施(Corrective Action and Preventive Action,CAPA)、设计控制;3个为支持子系统:记录/文件变更控制、物料控制、设施与设备控制。此外,还包括一些辅助程序:医疗器械报告、纠正及移除报告、医疗器械追踪、灭菌工艺控制等[4](图1)。QSIT对子系统的检查是基于“自上而下”的方法,这意味着检查员在查看具体质量问题之前,先审评企业的质量问题解决系统,从而聚焦被检查企业质量体系的关键要素。
02、医疗器械检查类型
FDA医疗器械检查分为简要检查、综合检查、合规跟踪检查、有因检查和基于风险的工作计划检查(Risk Based Work Plan Inspections)5种基本类型(表2)。FDA将在年度检查计划中确定被检查企业及检查的类型。在制定检查计划的过程中,地区办公室的ORA通常具有更大的决策权,以最大限度利用检查资源,确保绩效目标的达成[5]。
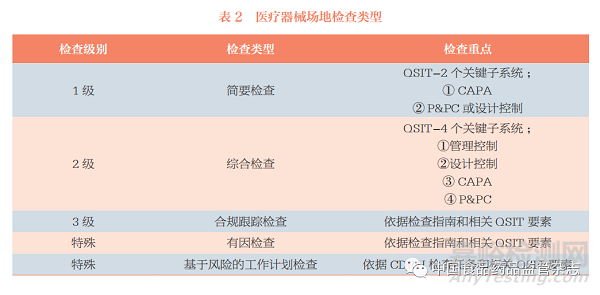
2.1 简要检查
简要检查为1级检查(也称例行检查),可用于Ⅰ类和Ⅱ类器械生产企业的常规监测和初始检查。依据QSIT执行简要检查应当覆盖CAPA子系统,以及P&PC或设计控制子系统(二者其一)。地区办公室在确定选择P&PC还是设计控制子系统时,应当考虑以下因素:
①检查期间发现的CAPA缺陷项;②上次检查中覆盖的子系统。P&PC与设计控制子系统应当交替进行检查,以确保对企业整体质量管理体系中的更多子系统进行评估;③自上次场地检查以来的重大变更。确定是否有任何需要新提交或申请的设计变更,或是否有重大工艺变更;④上市后信息显示的潜在设计问题。
2.2 综合检查
综合检查为2级检查,是对企业合规状态的全面审查。适用于综合检查的情形包括:①所有Ⅲ类器械生产场地的初始检查,以及在资源充足的情况下,Ⅱ类器械生产场地的初始检查;②根据检查任务进行的检查;③境外检查;④以培训检查员为目的的检查;⑤第三方检查。
此外,当启动简要检查后,如果检查员发现当前检查类型不足以对器械生产信息或有异议的状况进行充分评估,应当告知相应的地区ORA,并启动综合检查。在地区ORA检查资源允许的情况下,对Ⅱ类和Ⅲ类器械生产场地进行的任何检查,都应当基于风险并优先考虑使用综合检查。
综合检查将覆盖所有4个关键子系统,且通常按照以下顺序进行:①管理控制;②设计控制;③CAPA;④P&PC。此检查顺序可以使检查员在评估CAPA子系统之前,先了解企业产品标准的建立以及相关的设计控制问题。但是,检查员也可以根据适当的关联性,灵活调整检查顺序,以便提高检查效率。
在进行P&PC检查时,生产工艺检查覆盖范围的选择应当充分考虑以下因素:①CAPA指标;②是否为高风险产品;③工艺是否容易引起产品故障;④是否需要进行工艺验证;⑤是否为生产企业首次应用的工艺;⑥是否涵盖多种工艺技术;⑦是否为应用于多种产品的通用工艺;⑧是否为先前检查未覆盖的工艺。
2.3 合规跟踪检查
合规跟踪检查为3级检查。若上一次检查发现企业存在严重违背QSR的情况,而导致检查结果被归类为强制整改(Official Action Indicated,OAI),则一定会对企业启动合规跟踪检查。此外,若检查任务中明确要求,也应进行合规跟进检查。
在进行合规跟踪检查期间,检查员应当与地区办公室的ORA合规官员就以下问题进行沟通:①发现缺陷项所需的检查深度、广度;②此前是否对不合规的缺陷项进行了充分的审查和记录;③是否需要收集足够的证据来支持适当的执法行动。
2.4 有因检查
有因检查是针对特定的信息进行的特殊检查,这些信息会引起监管部门或公众对相关企业或产品产生某种疑问或担忧。FDA可以从任何来源关注到此类信息,包括但不限于:抽样检测结果、先前检查中的缺陷项、召回或撤市信息、消费者或企业员工投诉信息、不良事件报告、是否涉嫌欺诈。有因检查的内容是由信息来源决定的,通常在特定领域进行深入的核查。
2.5 基于风险的工作计划
基于风险的工作计划检查通常是由CDRH要求开展的。CDRH通过对产品全生命周期中收集的数据(如上市前申请、召回、不良事件报告等)进行分析,对医疗器械产品的公共健康风险和获益进行评估,确定检查重点并安排工作计划[6]。基于风险的工作计划旨在将有限的资源集中在关键的公众健康需求上,即在选择检查场地和确定检查场地的优先次序时应用风险管理科学,聚焦风险最大的医疗器械产品和生产企业,以最低的成本最大限度地保护和促进公众健康[7]。
合规跟踪检查、有因检查和基于风险的工作计划检查通常由先前的检查发现的缺陷信息和其他监管信息决定,检查方法可能与典型的QSIT方法不同。这类检查主要依据检查任务、地区合规部门和(或)CDRH提供的检查指南,但是也可以同时应用QSIT要素。
03、医疗器械检查程序
3.1 检查的启动
通常,FDA会根据检查计划,提前联系企业来安排场地检查的时间。到达现场后,检查员将为企业的高层管理人员或生产场地负责人提供检查通知,即482表格,以启动检查。482表格列出了FDA的检查权限及检查目标。
3.2 检查的执行
在FDA现场检查中,检查员首先将初步了解生产场地的布局、工作程序等信息,从而决定如何开展检查。必要时,检查员可对企业员工进行询问、收集样品和拍照。当检查员发现企业存在违规的情形时,将向企业管理层签发FDA 483表格,并说明检查结果。FDA 483表格也称缺陷报告,是检查员根据法规要求,在对企业质量体系进行场地检查过程中所发现缺陷项的总结清单。在对检查下结论时,检查员会就FDA 483表格与企业高层管理人员进行讨论,逐一分析其中的缺陷项,确保企业理解这些缺陷项是什么,以及为什么成为缺陷项。FDA要求企业在15个工作日内对483表格以书面形式作出回应,并提交纠正和(或)预防措施计划[8]。
此外,FDA 483表格并不是FDA关于场地是否违反《联邦食品药品和化妆品法案》(Federal Food,Drug,and Cosmetic Act,FD & CA)及其他相关法规的最终决定。当FDA检查员完成对企业的检查后,会编写场地检查报告(Establishment Inspection Report,EIR),经审核批准后邮寄给企业负责人。
3.3 检查的结果
FDA将根据企业的回复以及EIR报告,将场地检查结果分为三类:无需整改(No Action Indicated,NAI)、自愿整改(Voluntary Action Indicated,VAI)和OAI。
3.3.1 NAI
在检查过程中未发现不合规的条件或操作,或发现的不合规条件不需要采取进一步的监管措施。FDA检查员没有开出任何书面形式的缺陷项,也可以称为“零483”。
3.3.2 VAI
根据所观察到的质量体系缺陷与所涉及的特定器械和生产工艺之间的关系,可以判定该企业将生产不合格和(或)有缺陷的成品器械的可能性极小。虽然FDA检查员发现了缺陷项,并开具了483表格,但企业只要按照FDA的要求积极整改,就不会导致更多后果。
3.3.3 OAI
若地区办公室ORA有书面证据,表明企业存在一项或多项质量体系的重大缺陷,严重违背FDA的QSR,则检查结果将被归类为OAI。检查结果被归为OAI的情形包括:①完全未建立、记录或实施质量体系或QSIT子系统中的任何一个;②QSIT子系统存在一个或多个要素的缺陷,可能导致重大缺陷;③存在明显不符合标准或QSR的产品,且CAPA子系统没有发挥及时、充分处理这些产品的作用;④对先前检查发现的重大缺陷未纠正或纠正不充分,导致再次检查出相同或类似的缺陷。此外,对于被归类为VAI的检查,若企业没有能够按照FDA的要求及时进行充分整改,也可能导致被归类为OAI。对于检查结果为OAI的企业,FDA将根据器械的风险程度和检查结果,采取一系列执法行动,包括但不限于警告信、禁令、监禁、扣押、民事处罚和(或)起诉[9]。
04、信息化平台建设
4.1 检查分类数据库
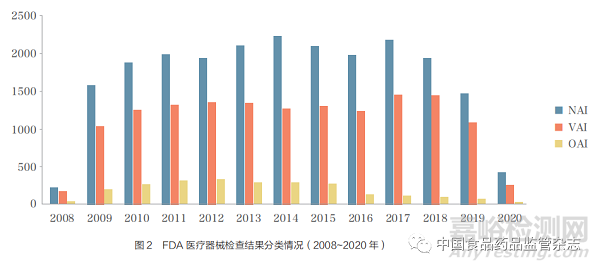
FDA通过检查分类数据库(Inspection Classification Database)[10]公开部分检查信息,包括企业名称、场地所属区域、接受检查的时间及检查结果分类等情况。FDA检查信息的公开,不仅促使企业自觉遵守法律法规,还有助于公众了解企业的合规情况,为市场决策提供参考[11-12]。检查分类数据库每月更新一次,收录了2008年10月1日以来公开的检查数据,公众可通过地区、州、城市、邮政编码、企业名称、检查日期、监管部门(CBER、CDER、CDRH等)和检查结果分类等信息进行检索,方便快捷地查找到所需的检查信息。根据检查分类数据库的公开数据,分类为NAI的检查数量最多,VAI次之,OAI最少(图2)。
4.2 警告信数据库
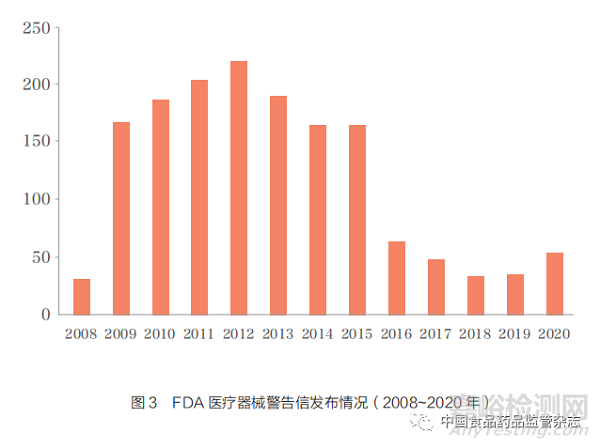
当FDA发现企业严重违反了法规要求时,将向其发出警告信。警告信数据库(Warning Letters Database)[13]收录了FDA监管的所有产品的警告信信息(图3),并向公众全文公开。警告信中会明确指出企业必须进行纠正的问题,并为企业提交整改计划提供指导和时间框架。在警告信数据库中,可通过发布部门、是否发布了回复函(response letter)或结束函(close-out letter)、发布日期、发布年份等条件进行检索。
05、对我国的监管启示
5.1 统一检查技术标准
目前,我国医疗器械现场检查的相关法规和指南大多是从企业的角度进行规范。在检查员具体执行检查期间,往往根据经验确定检查重点、检查深度与广度,造成了我国医疗器械检查员技术水平参差不齐、监管水平不一致的现状[14]。监管部门应当出台全国统一的医疗器械检查技术标准,明确不同检查类型的适用情形、检查程序与检查重点,以此作为检查员执行检查任务的主要依据,并对全国医疗器械检查员进行统一培训,从而提高医疗器械质量体系检查的系统化、科学化水平。
5.2 明确检查结果分类
我国医疗器械现场检查的结果分类还比较模糊,通常仅告知企业检查所发现的缺陷项及相应的处理措施。将检查结果按层次进行明确分类,不仅可以明晰企业的合规程度,还有利于后续将有限的检查资源聚焦于风险较大的企业和产品,提高监管效率。对于检查发现的缺陷项,应当对其可能造成的风险进行研判,明确“无缺陷或轻微缺陷”、“中等缺陷”和“严重缺陷”的具体情形。对于“无缺陷或轻微缺陷”的情形,仅进行常规监管;对于“中等缺陷”的情形,需要企业采取必要的整改措施,并按时提交整改报告;对于“严重缺陷”的情形(如质量体系缺失、关键系统存在重大缺陷、未按要求进行整改等),监管部门应当采取适当的监管行动,以防止不合规器械进入市场。
5.3 加强监管协调
我国对医疗器械生产企业实行属地监管,省、自治区、直辖市监督管理部门之间的协调一直都是监管的要点和难点。特别是2018年以来,医疗器械注册人制度的不断推进为医疗器械现场检查的跨区域协调带来很大挑战。因此,必须在国家层面完善医疗器械现场检查的协调工作机制,出台责权划分细则,优化检查资源配置,对医疗器械的全生命周期进行科学监管,实现跨区域检查协调联动。
5.4 加快信息化建设
信息化是提高监管效率的重要手段,也是构建科学监管体系的根本基础,我国目前的信息化平台建设还处于起步阶段[15]。对于医疗器械,尚缺乏一个公开、系统、全面的检查数据库。我国药监部门应尽快建立检查数据库,收录医疗器械检查相关信息,并在必要时向社会公开企业检查结果。医疗器械检查数据库的建立不仅可以增加药监部门工作的透明度,而且可以实现不同区域之间检查信息共享,高效衔接检查任务,提升医疗器械监管效率。
引用本文:张雅娟,关月月,杨悦*.美国FDA的医疗器械场地检查制度[J].中国食品药品监管,2021(5):62-69.
美国FDA的医疗器械场地检查制度
US FDA’s Medical Device Establishment Inspection System
第一作者简介:张雅娟,博士,清华大学药学院院长助理。专 业方向 :药品监管、医院管理
通讯作者简介:杨悦,清华大学药学院,研究员,博士生导师。专业方向 :药品监管科学、 药品法规与政策

来源:中国食品药品监管杂志


