您当前的位置:检测资讯 > 科研开发
嘉峪检测网 2021-11-25 22:03
导语:如今的探头不再只是接触完整皮肤了!它在医疗中使用普及,其背后的风险不可小觑!
本文介绍了超声探头再处理的常见步骤,以及在此过程标准化的路上可能遇到的阻碍及解决方法。
本课重点介绍了这些可复用医疗器械的实际处理过程,以及它们所面临的共同挑战。
目标1 概述超声探头再处理的常见步骤
根据当前超声探头相关的书面指南:
● 外部探头至少需要低水平消毒(LLD)。如果接触到粘膜或受到体液污染,则至少需要高水平消毒(HLD)。
● 内部和术中探头的最低要求是高水平消毒。尽管美国疾病控制和预防中心(CDC)指规定手术过程中使用的探头“应在每位患者使用后与其他高度危险性物品一样进行灭菌”,但如果无法灭菌,则至少应对探头进行高水平消毒,并用无菌探头套覆盖。”1值得注意的是,在临床使用中,内部和术中探头都需要一次性探头套,其“无菌性(探头套的无菌性)取决于操作的无菌性。”
超声探头有三个基本组成部分(见图1):(1)接触身体部位的头部,(2)由临床医生握住的手柄,(3)连接电源(如控制台)的电线(“电缆”)。3对于一些腔内和经食管超声心动图(TEE)探头,手柄和电缆是不能浸入液体的,所以低水平消毒仍然是这些部分的唯一选择。同样,有必要仔细阅读探头使用说明(IFU),了解哪些零件可以/不能浸入液体。

图1
根据IFU和现行发布指南,基本的处理步骤包括:
使用点处理/预清洗:
操作结束后,临床医生取下护套,然后擦拭探头表面的任何剩余凝胶。有的IFU要求用温和的皂液、酶清洗剂和/或水进行预清洗。另外,一些IFU允许使用表面清洁/消毒湿巾擦拭探头(低水平消毒)。应查阅探头IFU确定兼容的清洗剂/消毒剂。IFU中可能说明也可能不说明低水平消毒后的冲洗。探头的擦拭方向应从手柄到先端部(清洁到污染),注意不要污染手柄、电缆和电线。
污染运输:
根据HLD方法,探头可能/可能不送至检查室。在运输至进一步清洗和/或HLD时,探头仅经过预清洗(和软式内镜一样),因此需要作为污染器械运输。容器还可以保护探头免受损坏。固体容器运输为这些器械提供了最好的保护。
泄漏测试:
TEE探头每次使用前都需要进行电气泄漏测试。一些自动TEE处理器在进行自动HLD循环的同时还能进行泄漏测试。需在常规TEE清洁/维护日志中记录测试结果(“通过”或“失败”)以及测试结果失败时采取的措施。4一些用于泌尿外科的超声探头品牌需要在浸泡前进行液体泄漏测试。此类泄漏测试的规定频率从每次使用后到每三个月一次不等。与软式内镜不同的是泄漏测试不需要浸没整个设备;有的探头含有不可浸没的部件。与软式内镜一样,泄漏测试不合格的探头都应停止使用并隔离,以便进一步调查或送去维修。
手工清洗:
IFU对进一步的手工清洗可能作出说明也可能不说明。如有说明,通常是使用软布和兼容的温和皂液或多酶清洗剂。手工清洗通常只清洗探探头和部分电缆(同样,探头不是所有部件都能浸没)。
注:通常不建议用刷子刷洗探头,因为刷子会损坏传感器透镜。详情请查阅IFU。
如果探头有附件(例如泌尿学探头的活检穿刺引导线),也需要手工清洗,且必须查阅IFU了解HLD和灭菌建议。手工清洗过的表面应用清洁的水冲洗,然后用布擦干。清洗后需要进行仔细目视检查,验证表面是否足够清洁,否则需重复清洗。
HLD:
必须查阅IFU了解是选择HLD还是灭菌。一般来说,超声探头对热敏感,不能承受压力蒸汽灭菌。如前所述,根据探头IFU的不同,有的只对探头的HLD进行了验证。本课程重点介绍常见的HLD处理方法。对于手工HLD,可使用标准水平浸泡盆或专用垂直探头浸泡站。5为避免使用垂直浸泡设备时损坏传感器透镜,探头需要悬挂,探头的头部不得接触浸泡容器底部。在手工浸泡后,应根据IFU对探头进行漂洗和干燥。
对于自动化HLD,目前有几个选项。对于自动化处理,需要遵循探头和设备制造商的IFU,包括对探头的特定品牌和型号进行验证。一些全自动内镜处理机(AER)有附件以适应超声探头的处理。
不管是手工还是自动流程,重要的是要记住通常只有探头的头部是可以浸泡的;IFU会说明特定探头可以浸泡的深度。对于只进行低水平消毒的组件(手柄和电缆),应在探头放入手工浸泡浴或自动系统后进行,这样在再处理时整个探头都能完全消毒,干净利落地处理。
注意:异丙醇对探头的使用有限制,因为它可能会损坏某些组件部件。具体内容请查阅IFU。
根据探头和/或自动化系统的IFU,可考虑使用各种高浓度消毒剂。注:选择消毒剂时应咨询临床使用者。冲洗不彻底和消毒剂残留的可能性是存在的。具体而言,关于邻苯二甲醛(OPA),有膀胱癌病史的泌尿科患者发生过敏反应。9此外,一些研究质疑普通高水平消毒剂对人乳头状瘤病毒的有效性。10
清洁运输:
HLD后,应用可视提示标识探头,表明其经过了HLD/可给患者使用。运输容器将有助于保护探头免受污染和损坏。
储存:
为了限制细菌增殖和生物膜的形成,探头在储存前需要干燥。与HLD后的软式内镜一样,探头也应受到保护,以免受到污染和损坏。存在专用探头存储柜。探头应根据消毒水平分开存放(即LLD探头与HLD探头分开)。
低度危险性的表面探头通常存放在超声控制台上的指定支架中。这种情况下的规范包括一个与手术中使用的护套分开的干净盖子。
对于表面和腔内探头,制造商的IFU可以指定也可以不指定存储期间的探头方向。有的IFU参考垂直放置。TEE探头储存时需先端笔直。
目标2 讨论阻碍超声探头再处理标准化的现有挑战及降低风险的机会
下面列出了可能阻碍再处理标准化的现有挑战:
设备制造商IFU缺乏明确性和一致性:
如IFU对照表(图2)所示,不同超声探头制造商的IFU处理步骤的内容和特异性存在差异。当一个步骤没有规定或不需要时,就给了最终用户“填补空白”的机会。因此,即使在同一机构内,实践也可能不同,特别是使用的探头有多种品牌和型号。
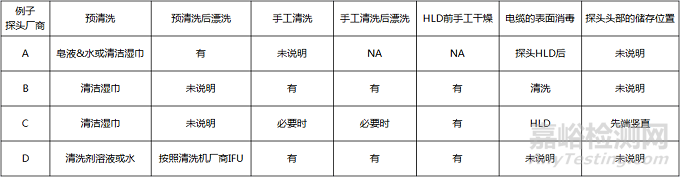
图2
清洗/消毒水平的变化:
所需的处理水平取决于探头的临床用途。与所有经过灭菌的手术器械不同,或与所有至少需HLD的软式内镜不同,探头可以用于低风险、中风险和高风险操作。探头的处理水平需要考虑其下一步走向。一个很好的例子是通常只需要低水平消毒的表面探头,现在可能需要在术中使用。
缺乏强有力的指南:
与其他可复用医疗器械不同,美国目前编写的指南内容缺乏广度,主要针对少数特定的临床用户群体。临床出版物和研究强调了缺乏标准化和与探头处理相关的风险。需要适用于所有临床用户和处理机的更明确、更具包容性的指南。
探头设计的迷惑/差异:
如前所述,整个超声探头不可能总是完全再处理到相同的消毒水平。手工浸泡的程度有限制(手柄和电缆)。与其他可复用医疗器械的处理相比不太直观,并且容易导致器械损坏和/或处理不彻底或不正确。
临床工作人员的教育和依从性:
2016年10月,一项针对感染预防学家的全国性调查清楚地表明(根据观察),需要提高对临床使用后处理要求的理解。12此类差距包括处理的全过程,包括过程中各点个人防护装备(PPE)是否适宜,是否正确遵循IFU,是否缺乏可追溯性。
临床工作人员不了解/依从手术护套的使用或相关处理办法——甚至不使用护套的情况——并不少见。无论是否使用护套,都不会影响该探头临床使用要求的消毒水平以及IFU。1,2医疗制造商的护套可以以及确实会刺穿和破裂。就如同乳胶和非乳胶手套也会刺穿和破裂一样。
手术人员和处理人员之间缺乏沟通:
用户(临床医生)和处理人员之间在诊疗中如何使用探头以及是否使用探头盖方面缺乏沟通的情况并不少见。不管怎样,都应该按照最高处理级别制定标准实践。例如,表面探头的处理可以发生在完整皮肤上使用后(低度危险性),也可以发生在创伤或烧伤患者使用后(中度危险性)。
探头维护和维修:
与购买和维护的其他可复用器械一样,超声探头也存在没有常规检查和维护或超过适当/可接受时间点还在使用的风险。医疗技术管理(HTM)/临床工程通常不支持临床环境,医疗器械管理可能不达标或缺乏。正如美国医学超声学会所说,“有问题以及劣质的探头可能导致错误或漏诊。定期评估探头操作和修复探头的质量控制对于优化患者护理至关重要。”
以下步骤有助于降低与超声探头处理相关的风险:
建立多学科方法:
与感染预防和使用探头的临床医生合作。无菌处理和感染预防各有经验和专业知识可供借鉴,有助于两个部门了解探头在临床上的使用位置和方式,并确定处理实践中的差距和风险。14
进行风险评估:
这包括观察以及根据IFU、现行指南、出版物和研究进行差距分析。一个主要目标是在整个机构内实现标准化。
编写专门针对超声探头的政策/规程:
超声探头是足够独特的设备,应有特定的政策或方案来指导每个人。应该明确参考内容所依据的标准、指南、文章和研究。
建立持续的评估、培训和能力考核:
可靠且可持续的过程不是理所当然的,而是定期监测、评估和更新的过程。引入变更后,必须定期确保对其进行维护。
结论
超声检查的临床应用大大增加,因此,了解超声探头处理的挑战和风险非常重要。与处理软式内镜的最佳实践指南的演变一样,研究和临床调查也逐渐让临床医生和处理专业人员了解超声探头。
如前一课所述,医疗器械促进协会一个工作组目前正在为超声探头编制一份重点技术信息报告。该文件对负责超声探头处理的部门和工作人员至关重要,使他们能够及时了解相关同行评审文献以及最新的标准和指南。
参考文献:
1. Centers for Disease Control and Prevention and the Healthcare Infection Control Practices Advisory Committee 6240(HICPAC). Guideline for disinfection and sterilization in healthcare facilities. 2008.Updated May 2019.
2. American Institute of Ultrasound in Medicine. Guidelines for Cleaning and Preparing External- and Internal-Use Ultrasound Transducers and Equipment Between Patients as well as Safe Handling and Use of Ultrasound Coupling Gel. March 27, 2020.
3. Alfa, M J. Intra-cavitary Ultrasound Probes: Cleaning and High-Level Disinfection Are Necessary for Both the Probe Head and Handle to Reduce the Risk of Infection Transmission. Infection Control and Hospital Epidemiology. May 2015. 36(5):585-6. DOI:10.1017/ice.2015.13
4. Intersocietal Accreditation Commission. Standards and Guidelines for Adult Echocardiography Accreditation. April 27, 2018.
5. CIVCO. Manual High-Level Disinfection of Probes. https://www.civco.com/products/probe-cleaning-disinfection/manual probedisinfection/
6. CS Medical. TD100 Automated TEE Probe Disinfector. https://www.csmedicalllc.com/products/td-100-automated-tee-probedisinfector
7. CIVCO. ASTRA TEE Transesophageal Automated Probe Disinfection System. https://www.civco.com/catalog/probe-cleaningdisinfection/astra-tee-disinfection-system/
8. Nanosonics. https://www.nanosonics.us/
9. American Urological Association. Joint AUA/SUNA White Paper on Reprocessing of Flexible Cystoscopes. 2018. https://www.auanet.org/guidelines/flexible-cystoscopes.
10. Ryndock E, Robison R, Meyers C. Susceptibility of HPV16 and 18 to high
level disinfectants indicated for semicritical ultrasound probes. J Med Virol.
2016;88(6):1076-80.
11. BK Medical. Care and Cleaning. Information for the BK Medical Product Range (via OneSource) search.onesourcedocs.com/
12. Carrico, R et al. Ultrasound probe use and reprocessing: Results from a national
survey among U.S. infection preventionists. American Journal of Infection Control, Vol.46, Issue 8, August 2018, pp. 913-920, DOI:10.1016/j.ajic.2018.03.025
13. American Institute of Ultrasound in Medicine. Transducer Testing and Repair.
Aug. 12, 2019. https://www.aium.org/officialStatements/73
14. Barnes S. et al. (2018, June). Ultrasound Infection Prevention Toolkit. Tool 3 Risk Assessment. www.ultrasoundinfectionprevention.org

来源:鲁沃夫CSSD国际论坛


