您当前的位置:检测资讯 > 科研开发
嘉峪检测网 2025-01-02 17:42
病变预处理是冠脉介入手术成功的重要基础。针对普通球囊在预扩张时可能出现脱滑的问题,棘突球囊应运而生。棘突球囊的出现改善了复杂病变预处理的效果,能够提高手术即刻成功率及远期预后。
棘突球囊一般应用于轻、中度钙化患者,或用于冠状动脉斑块旋磨术后的进一步病变预处理。本文梳理了棘突球囊在高出血风险患者、支架内再狭窄治疗、原发病变中应用的临床研究。
棘突球囊处理高出血风险患者
ULTIMATE 2研究对比了棘突球囊与普通非顺应性球囊在药物涂层球囊(DCB)治疗新发冠状动脉疾病患者预处理的疗效。2024年10月,TCT 2024会议期间,南京市第一医院的张俊杰教授公布了ULTIMATE 2最新研究结果。
ULTIMATE 2研究是一项单中心随机对照研究,纳入60例合并高出血风险、接受IVUS指导DCB治疗的新发冠状动脉病变患者,1:1比例随机分配至接受棘突球囊组或传统球囊组预处理。研究主要终点为IVUS检查测量的术前到术后7个月的最小管腔面积(MLA)变化;次要终点为晚期管腔丢失(LLL)及MACE(定义为心血管死亡、靶病变心梗、缺血导致的靶血管血运重建的复合事件)。
主、次要终点方面,两组均无明显差异。棘突球囊组、传统球囊组的MLA变化分别为0.66 vs 0.18(P=0.037);晚期管腔丢失分别为-0.13 vs 0.05(P=0.027),两组无MACE发生。同时,术后即刻管腔获得方面,棘突球囊组优于对照组(0.93±0.52 vs 0.76±0.49,P=0.210),但无统计学差异。

ULTIMATE 2研究显示,与传统球囊相比,在IVUS引导下对高出血风险患者的DCB治疗前应用NSE棘突球囊进行预处理可能与术后7个月随访的更大管腔面积获得相关。
棘突球囊用于支架内再狭窄的治疗
ELEGANT研究采用光学相干断层成像(OCT)来判断DCB治疗前,棘突球囊预处理与高压非顺应性球囊预处理相比是否改善了支架内再狭窄病变的血管造影结果。
210例患者以1:1随机分为棘突球囊预处理组与高压非顺应性球囊预处理组,主要终点为术后8个月内晚期管腔丢失。
结果显示,在在OCT成像下,两组在DCB治疗支架内再狭窄病变中取得了相似的良好血管造影结果和临床效果。但棘突球囊预处理组术后即刻管腔获得(1.17 mm vs 1.06 mm,P=0.04)、球囊滑脱发生率(7.9% vs 22.9%,P=0.002)等都明显优于高压非顺应性球囊组。
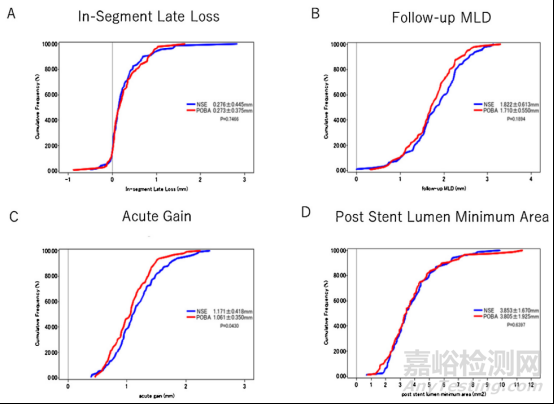
棘突球囊、高压非顺应性球囊组节段内晚期丢失(A)、随访期MLD(B)、急性管腔获得(C)和最小支架管腔面积(D)的累积分布曲线。
棘突球囊在重度钙化病变预处理中的应用
ISAR-CALC试验在德国和瑞士招募了74例冠状动脉重度钙化的患者,在接受标准非顺应性球囊预处理失败后被随机分至超高压球囊组或棘突球囊组进行预扩张,随后植入药物洗脱支架。主要终点是通过光学相干断层成像(OCT)评估的支架膨胀指数。
结果显示,两组支架扩张指数相当(P=0.22),但超高压球囊组的最小管腔直径显著增加(P=0.03)、直径狭窄程度更低(P=0.02);30天随访中,棘突球囊组MACE发生率为10.8%,超高压球囊组为0%。
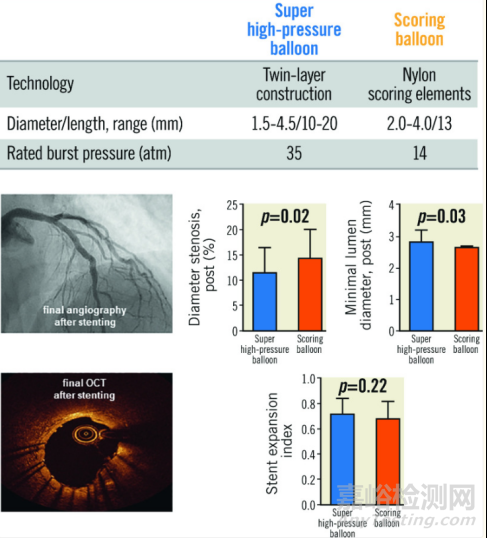
该研究表明,在冠状动脉重度钙化病变患者中,使用超高压球囊与棘突球囊进行预处理后,在血管内成像上显示两者支架扩张指数相当,但棘突球囊在血管造影表现方面不如超高压球囊。这也进一步验证了棘突球囊适合轻、中度钙化病变的观点。
棘突球囊应用于新发病变vs. 支架内再狭窄病变
2020年公布的PASSWORD研究评估了棘突球囊在不同群体中预处理后使用DCB治疗冠状动脉病变的临床结果。共纳入481例患者,包括377例新发病变、85例DES-ISR患者、19例BMS-ISR患者。主要终点为9个月时临床驱动的靶病变失败率(包括靶病变血运重建、心梗和心源性死亡);次要终点为通过靶病变的技术成功率及9个月时靶病变血运重建、心梗及心源性死亡的发生率。
总体累积靶病变失败率为3.0%,主要由于ISR两组的靶病变血运重建率升高所致。治疗新发病变的靶病变失败率仅为1.1%,其在治疗钙化与非钙化病变(P=0.158)、小血管与大血管病变(RVD界值3.0mm)(P=0.901)之间均无显著差异。
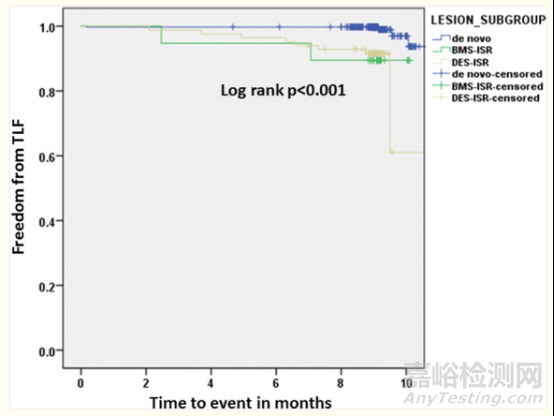
各组间无靶病变失败的K-M分析,差异显著
该研究表明,棘突球囊病变预处理后进行DCB治疗的即刻成功率高(99.8%),且临床事件率低,特别是治疗冠状动脉原发病变且无需补救支架的患者。

来源:医心


