慢性伤口是糖尿病患者的常见并发症,约有 25% 的糖尿病患者会受到影响。每年治疗慢性伤口和疤痕的费用超过 50 亿美元,给患者和医疗系统造成了巨大的经济负担。生物膜感染、持续炎症和血管生成障碍阻碍了糖尿病伤口的愈合过程。目前,有多种治疗策略可用于控制糖尿病伤口,包括积极清创、手术血管生成、抗菌治疗和生物工程替代组织产品。然而,由于慢性伤口的发病机制复杂,这些治疗策略大多受到限制,对糖尿病伤口的治疗并非完全有效。因此,有必要开发包含抗菌、消炎和促进血管生成作用的多功能治疗策略,以解决糖尿病伤口的治疗问题。由于伤口环境复杂,如生物膜感染、过度炎症和血管生成受损,糖尿病伤口的治疗面临巨大挑战。微环境在慢性糖尿病伤口中的关键作用尚未被用于治疗开发。
来自新加坡南洋理工大学的Hongzhong Chen和Yanli Zhao和来自中山大学的Xiaowei Zeng 团队合作开发了一种微针(MN)绷带,它具有多巴胺包被的含硒和氯素 e6(SeC@PA)混合纳米粒子的功能,它包括活性氧(ROS)和活性氮(RNS),因此能够针对伤口微环境双向调节活性物质(RS)的生成。SeC@PA MN绷带可以破坏伤口覆盖物的屏障,从而实现 SeC@PA 的高效输送。SeC@PA 不仅能消耗内源性谷胱甘肽(GSH)以增强 RS 的抗生物膜效应,还能通过级联反应降解生物膜中的 GSH,生成更致命的 RS 以根除生物膜。在 GSH 水平较低的伤口床中,SeC@PA 可充当 RS 清除剂,发挥抗炎作用。SeC@PA 还能促进巨噬细胞的 M2 型分化,加速伤口愈合。这种由伤口微环境激活的自我增强、分解和动态疗法为治疗慢性伤口提供了一种方法。相关工作以题为“Biofilm microenvironment triggered self-enhancing photodynamic immunomodulatory microneedle for diabetic wound therapy”的文章发表在2023年11月23日的国际顶级期刊《Nature Communications》。
1. 创新型研究内容
本研究开发了一种用于糖尿病伤口治疗的多功能微针(MN)绷带。如图 1a 所示,首先制备出含有硒(Se)和氯蛋白 e6(Ce6)的多巴胺包覆杂化纳米粒子(SeC@PA),然后在其表面用 L-精氨酸(LA)修饰。在 MN 绷带上负载 SeC@PA,得到 SeC@PA MN。将 SeC@PA MN 应用于糖尿病伤口后,理化屏障被打破,SeC@PA 被有效地输送到生物膜和伤口活组织中(图 1b)。本研究推测,SeC@PA 被输送到生物膜感染部位后,不仅可以消耗 GSH 并产生活性氮(RNS),从而增强 PDT 的抗生物膜效果,还可以利用生物膜中高水平的 GSH,通过一系列级联催化反应产生羟自由基(-OH)(图 1c)。相反,SeC@PA 被送入高度炎症的伤口组织后,通过快速清除 RS 和增强谷胱甘肽过氧化物酶(GPX)的活性,表现出强大的抗氧化作用(图 1d)。此外,SeC@PA 还能有效促进巨噬细胞向 M2 表型分化,从而促进伤口愈合(图 1e)。SeC@PA 通过不同的 GSH 水平对 RS 的双向调节在体外和体内都得到了证实。在糖尿病伤口小鼠模型中研究了 SeC@PA MN 的疗效。本研究开发了一种自我增强、分解代谢和动态疗法,可有效控制慢性糖尿病伤口。
图1 用于糖尿病伤口治疗的自我强化分解代谢动态策略
【SeC@PA 和 SeC@PA MN 绷带的制备与表征】
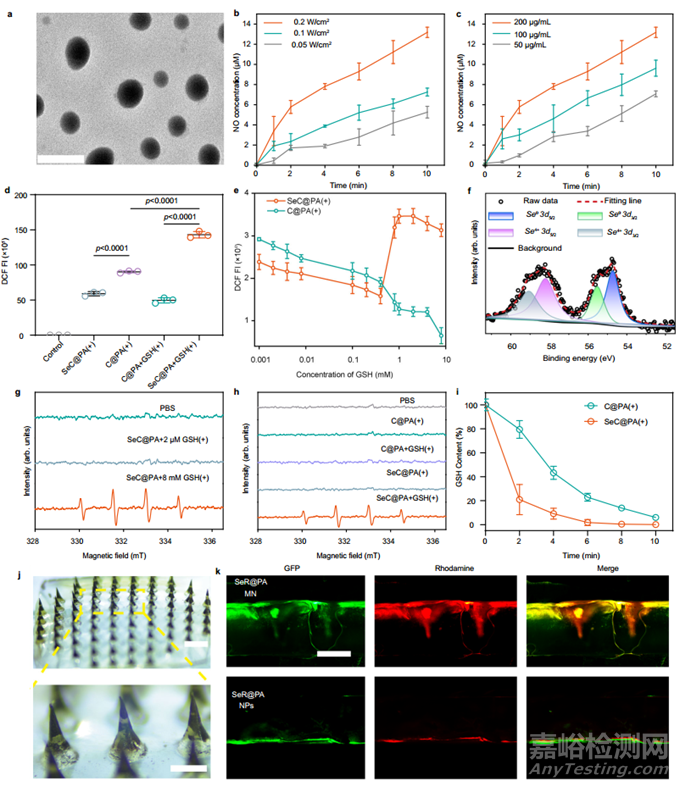
本研究首先按照既定方法制备 Se。透射电子显微镜(TEM)图像显示,Se 颗粒均匀,平均直径为 38.42 ± 0.85 nm。用多巴胺(DA)包覆 Se 表面并封装光敏剂(Ce6),得到 SeC@P。LA 通过静电作用吸附在 SeC@P 表面,形成 SeC@PA。表征结果如图 2 所示。使用 TEM 观察了产品形态。SeC@P 呈现球状形态,分散性良好,与 Se@PA 相似(图 2a)。SeC@P 和 SeC@PA 的流体力学直径分别为 90.00 ± 1.82 nm 和 108.47 ± 1.01 nm。zeta 电位表明 SeC@P 带负电荷,SeC@PA 带正电荷,这表明带正电荷的 LA 已成功引入表面。扫描电子显微镜(SEM)能量色散光谱仪(EDS)和 X 射线光电子能谱(XPS)也验证了 SeC@PA 的成功组装。结果表明,SeC@PA 不仅由基本元素 C、O 和 N 组成,还包括 Se。经计算,SeC@PA 中 Se、Ce6 和 LA 的负载效率分别为 23.23 ± 4.11%、8.40 ± 4.38% 和 12.60 ± 3.79%。
图2 SeC@PA 和 SeC@PA MN 的特性分析
【SeC@PA 的抗生物膜特性】
由于金黄色葡萄球菌(SA)和铜绿假单胞菌(PA)是从慢性伤口生物膜中分离出来的最常见菌种,因此在抗生物膜评估中使用这两种菌种作为代表菌株。本研究首先关注了不同浓度 SeC@PA(+) 的抗菌活性和细胞活力。SeC@PA(+) 的浓度越高,抗菌活性越强,同时细胞毒性也越强。为了平衡抗菌活性和细胞毒性,本研究选择了含有 20 μg/mL Se、7.2 μg/mL Ce6 和 10.8 μg/mL LA 的 SeC@PA 浓度进行后续研究。接下来,本研究探讨了不同制剂对 SA 和 PA 的杀菌作用。C@PA(+) 和 SeC@PA(+) 都具有很强的抗菌效果,证明了针对 RS 的抗菌潜力。
不同处理方法对 SA 和 PA 形成的单种生物膜的抗生物膜效果见图 3。在图 3a所示的典型活/死生物膜图像中,对照组和 C@PA 组的生物膜相对完整,几乎所有存活的细菌都被染成绿色。相比之下,由于 Se 的抗菌活性,Se@PA 组和 SeC@PA 组表现出轻微的抗生物膜活性。在 C@PA(+)组中,死亡细菌被染成红色,并观察到大规模的细菌死亡。值得注意的是,SeC@PA(+)组的存活细菌数量最少,几乎完全被死亡细菌覆盖。因此,SeC@PA(+)组的抗生物膜效果是所有组中最好的。图 3c展示了琼脂平板中 SA 和 PA 的菌落形成单位(CFU)。两种单一物质生物膜的 CFU 定量(图 3e)显示了类似的活/死染色结果。与对照组、Se@PA 组和 C@PA(+)组相比,SeC@PA(+)组的 CFU 值分别降低了 4、3 和 1 个数量级。同样,在水晶紫染色实验中,SeC@PA(+)组的水晶紫吸光度值最低(图 3f),表明该组的存活细菌数量最少。
图3 纳米粒子的抗生物膜效应
【SeC@PA 的抗氧化特性】
抗生物膜产生的 RS 会进一步加剧伤口床的炎症反应。因此,理想的治疗效果是在 GSH 水平较低的情况下,SeC@PA 不仅能清除抗生物膜产生的 RS,还能消除伤口组织产生的 RS。由于人脐静脉内皮细胞(HUVECs)对 RS 极其敏感,因此采用人脐静脉内皮细胞来验证 SeC@PA 的抗氧化特性。如图 4a、b 所示,与 C@PA(+)组相比,SeC@PA(+)组的 RS 水平明显较低。流式细胞术的结果也显示了类似的发现(图 4c),表明 SeC@PA 是一种出色的 RS 清除剂。SeC@PA 的这种行为与高 GSH 水平生物膜中的行为截然相反。谷胱甘肽过氧化物酶(GPX)是一种重要的过氧化物酶,广泛存在于人体中,而硒是 GPX 酶系统的一个组成部分。为了评估 SeC@PA 是否能通过生物合成促进 GPX 的水平和活性并增强伤口的抗氧化能力,本研究关注了处理后 GPX4 的水平和活性。本研究用红色荧光标记了 HUVEC 中的 GPX4,并用激光共聚焦显微镜进行了观察。如图4d所示,与对照组和C@PA(+)组相比,Se@PA和SeC@PA(+)处理组细胞质和细胞核中的红色荧光明显增强,表明GPX4水平升高。本研究进一步用 Western 印迹法分析了 GPX4 的水平,Se@PA 组和 SeC@PA(+)组 GPX4 的相对表达量分别是对照组的 1.64 倍和 1.79 倍(图 4e,f)。随后,本研究检测了不同处理组的 GPX 活性。SeC@PA(+) 组的 GPX 活性是对照组的 1.74 倍,而 Se@PA 组的 GPX 活性是对照组的 1.30 倍(图 4g)。值得注意的是,与对照组相比,C@PA(+) 组的 GPX 活性明显降低,这表明 RS 损伤了 GPX 活性,而 SeC@PA 逆转了这种损伤。
图4 纳米粒子的抗炎作用
【SeC@PA的巨噬细胞分化促进特性】
巨噬细胞在调节炎症和促进伤口愈合方面发挥着核心作用,并会分化为 M1 型和 M2 型。慢性伤口由 M1 型巨噬细胞浸润,导致持续的炎症反应,延迟伤口愈合。事实证明,M2 型巨噬细胞在调节炎症、促进血管生成和伤口愈合方面起着关键作用。因此,加强巨噬细胞向 M2 表型的分化为加速慢性伤口愈合提供了机会。本研究首先使用特征性表面生物标记物 CCR7 和 CD206 来识别 M1 型和 M2 型巨噬细胞,并确定不同处理方法对巨噬细胞分化的影响。用 Se@PA 和 SeC@PA(+) 培养后,观察到 CD206 的绿色荧光比其他组更明显。随后,流式细胞术通过量化 CCR7 和 CD206 的表达来确定 M1 型和 M2 型巨噬细胞的比例(图 5a)。经Se@PA和SeC@PA(+)处理后,CD206+ M2表型细胞的比例较其他组明显增加,而CCR7+ M1表型细胞的比例则较C@PA(+)明显减少。此外,经 Se@PA 和 SeC@PA(+) 处理后,M2 型巨噬细胞标记基因(包括 CD206、白细胞介素 (IL)-4、IL-10 和 Arg-1)的表达明显改善。相比之下,Se@PA和SeC@PA(+)组的M1型巨噬细胞标记基因,包括CD86、IL-1、诱导型一氧化氮合酶(iNOS)和肿瘤坏死因子(TNF)-α,则明显减少。M2样巨噬细胞的代表性细胞因子检测结果显示,SeC@PA(+)处理后,IL-4和IL-10水平显著升高,IL-1和TNF-α水平显著下降(图5n-q)。这些结果表明,SeC@PA(+)能有效激活巨噬细胞向M2表型分化。
图5 SeC@PA 能有效地将巨噬细胞分化为 M2 表型
【SeC@PA 促进细胞迁移和血管生成】
对在 SeC@PA(+) 上培养的 HUVEC 的迁移和血管形成进行了评估(图 5f-i)。不出所料,C@PA(+)组的细胞既没有迁移,也没有检测到血管生成,因为 RS 的产生会损害 HUVEC 的功能。相反,用 SeC@PA(+) 培养后,由于 RS 的清除作用,细胞迁移和血管生成都得到了恢复。然而,与对照组相比,SeC@PA(+) 处理并没有使 HUVEC 的迁移和血管生成显著增加。考虑到巨噬细胞分化为 M2 型可促进伤口愈合,本研究进一步探讨了加入 RAW264.7 细胞对 HUVECs 行为的影响。令人惊讶的是,与其他组相比,加入 RAW264.7 细胞后,SeC@PA(+)处理明显促进了 HUVECs 的迁移和成管能力。为了确定这一现象是否归因于 SeC@PA(+) 刺激 RAW264.7 细胞分泌某些调节 HUVEC 行为的因子,本研究测定了 SeC@PA(+) 处理后细胞中血管内皮生长因子(VEGF)的水平。如图 5j-m 所示,与对照组相比,RAW264.7 细胞中的 VEGF 水平明显升高。相反,SeC@PA(+)组处理的 HUVECs 中的 VEGF 水平与对照组无明显差异,表明 SeC@PA(+) 能促进 RAW264.7 细胞分泌 VEGF,从而增强 HUVECs 的细胞迁移和成管能力。总之,SeC@PA(+)可通过调节巨噬细胞向M2型分化,从而分泌VEGF,促进HUVECs的迁移和管形成,从而促进伤口愈合。
【使用 SeC@PA 绷带治疗糖尿病小鼠的非生物膜感染伤口】
本研究采用未感染生物膜的糖尿病慢性伤口来验证 SeC@PA MN 对伤口组织的直接 RS 清除效果。如图 6a、f 所示,含 Se 的 MN 组(Se@PA MN、Se@PA MN(+)、SeC@PA MN 和 SeC@PA MN(+) 组)与不含 Se 的 MN 组(对照组、对照组(+)、C@PA MN 和 C@PA MN(+) 组)相比,伤口愈合率要高得多。有趣的是,SeC@PA MN(+)组的 RS 水平低于 C@PA MN(+)组,这表明 SeC@PA MN(+)在清除伤口组织中的 RS 方面具有潜在作用。血红素-伊红(HE)染色(图 6c)、Masson 三色染色(图 6d,h)和 CD31 免疫荧光(图 6e,i)显示,含 SeC@PA MN 组的皮肤结构更规整,胶原沉积增强,血管密度增加。总之,在无生物膜感染的糖尿病慢性伤口中,含 Se 的 MN 可通过清除 RS 减少炎症,同时通过胶原沉积和血管生成促进伤口愈合。这些结果表明:单纯光导光疗(C@PA MN(+))产生的 RS 有可能延迟糖尿病慢性伤口的愈合。因此,有必要立即清除光导治疗产生的 RS,以避免对伤口组织造成二次伤害。SeC@PA MN (+) 能有效清除伤口组织中 PDT 产生的 RS,缓解氧化应激,促进伤口愈合。
图6 SeC@PA MN 促进大鼠非生物膜感染的全厚糖尿病伤口愈合
【SeC@PA MN 通过高效输送 SeC@PA 促进受生物膜感染的慢性伤口愈合】
慢性糖尿病伤口大多被炎性渗出物和生物膜覆盖,形成理化屏障,大大降低了外用药物的生物利用度。为了证明微针绷带在治疗糖尿病慢性伤口方面的优势,本研究比较了 SeC@PA MN(+)和 SeC@PA NPs(+)的治疗效果。如图 7 所示,与对照组和 SeC@PA NPs(+)组相比,SeC@PA MN(+)组在促进伤口愈合(图 7a、g)方面表现出了较强的作用,胶原沉积率(图 7c、h)和血管密度(图 7d、i)也较高。然而,SeC@PA NPs(+)组与对照组在促进伤口愈合方面没有明显差异。
图7 SeC@PA MN 通过高效输送 SeC@PA 促进慢性伤口愈合
【使用 SeC@PA MN 绷带治疗糖尿病小鼠受生物膜感染的伤口】
随后,本研究关注了SeC@PA MN对生物膜感染的糖尿病慢性伤口的影响。首先,本研究测定了伤口覆盖物(包括生物膜和炎性渗出物)和伤口组织(伤口覆盖物下方)中的 GSH 含量,以确定 GSH 含量是否存在差异,从而实现 SeC@PA 对 RS 的双向调节作用。伤口覆盖物中的 GSH 含量远高于伤口组织中的 GSH 含量,高达 6.69 毫摩尔/克,是伤口组织中 0.72 毫摩尔/克的 9.3 倍。这种 GSH 含量的差异可能是 SeC@PA 在两个部位对 RS 产生不同调节作用的基础。激光照射后,SeC@PA MN 能明显促进伤口愈合(图 8)。治疗 16 天后,SeC@PA MN(+)组的伤口基本愈合,愈合率大于 95%,而对照组、C@PA MN(+)组和 Se@PA MN 组的伤口面积分别为 22%、16% 和 15%(图 8a、b、f)。对不同处理的伤口进行血红素-伊红(HE)染色(图 8c)和马森氏三色染色(图 8d),以研究其组织学变化。第 16 天,对照组仅有少量胶原蛋白沉积(图 8g),皮肤结构不规则,有许多炎症细胞浸润。C@PA MN(+)组和 Se@PA MN 组也有类似现象。在 SeC@PA MN(+)处理的伤口中,皮肤表皮和真皮相对完整且高度有序,炎症细胞浸润较少。此外,SeC@PA MN(+)处理伤口的相对 CD31 荧光强度(图 8e、h 和补充图 30)显著增加,表明 SeC@PA MN(+)治愈的伤口与其他组相比,真皮层的血管密度明显更高。
图8 促进大鼠受生物膜感染的全厚糖尿病伤口愈合的 SeC@PA MN
在第 4 天,本研究采用二氢乙锭染色法测定不同处理后伤口组织中的 RS 含量。实验过程如图 9a 所示。对照组和 C@PA MN(+)组显示出强烈的红色荧光,表明伤口组织中的氧化应激非常严重(图 9b、f)。应用 Se@PA MN 和 SeC@PA MN(+) 后,RS 水平明显下降,表明这两种 MN 都能清除 RS。同时,本研究测定了伤口组织中 GPX4 的水平和活性(图 9e、h、i),发现 SeC@PA MN 可以提高这两个参数。意外的是,Se@PA MN 在体内并没有明显提高 GPX4 的活性和水平,这与体外研究的结果不同。此外,SeC@PA MN(+)处理后伤口覆盖物中的菌落数比其他处理低得多(图 9c、d、g),表明 SeC@PA MN(+)在体内具有很好的抗生物膜能力。
图9 SeC@PA MN 用于减少伤口炎症和细菌,促进血管生成
【SeC@PA MN 对体内巨噬细胞的分化作用】
炎症反应的一个重要指标是巨噬细胞的表型。众所周知,M1 型巨噬细胞浸润慢性伤口会导致持续的炎症反应,阻碍伤口愈合。因此,将巨噬细胞分化为具有抗炎活性的 M2 表型有利于伤口愈合。为了进一步说明 SeC@PA MN(+)对巨噬细胞分化的影响,本研究使用免疫荧光染色法研究了巨噬细胞对伤口的浸润情况。与对照组和 C@PA MN(+) 组相比,经 SeC@PA MN(+) 处理的伤口显示出 M1 型巨噬细胞(F4/80+ 和 CD86+)浸润减少,而 M2 型巨噬细胞(F4/80+ 和 CD206+)浸润增加(图 10a-d)。这一结果归因于 Se 促进了巨噬细胞向 M2 表型的分化。此外,SeC@PA MN(+)显著提高了抗炎因子 IL-4 和 IL-10 的水平,降低了促炎因子 IL-1 和 TNF-α的水平,进一步证明巨噬细胞分化为 M2 表型(图 10e-h)。总之,SeC@PA MN(+)可促进巨噬细胞分化为抗炎的 M2 表型,并促进伤口愈合。
图10 SeC@PA MN 用于缓解慢性糖尿病伤口的炎症和刺激巨噬细胞的 M2 分化
2. 总结与展望
本研究设计了一种单一高效的 SeC@ PA MN 绷带来治疗慢性糖尿病伤口。作为一种新兴的传输系统,MNs 因其在伤口愈合和其他生物应用中的适用性而被广泛研究。在本研究中,MN 被用来穿刺覆盖伤口床的物理化学屏障,从而将货物输送到生物膜和活性组织。与局部递送 SeC@PA NPs 相比,SeC@PA MN 绷带可将 SeC@PA 直接递送至伤口覆盖物下方的生物膜和伤口组织,大大提高了药物的生物利用度。当 SeC@PA 被输送到 GSH 含量较高的生物膜中时,在照射过程中会通过一系列级联分解反应产生-OH,其毒性高于 1O2(主要由 Ce6 产生)。与此同时,LA 产生的 NO 会消耗 GSH 并产生 RNS,从而形成 RS 风暴来消灭生物膜。这种治疗效果不能仅仅通过消耗 GSH 来实现。体外和体内研究都表明,SeC@PA(+)能有效清除生物膜中的细菌,这表明在高 GSH 水平下,自我增强的抗生物膜策略是有效的。当应用于 GSH 水平较低的伤口组织时,SeC@PA 可作为 RS 清除剂,在照射后迅速淬灭 SeC@PA 产生的 RS,并提高 GPX4 的水平和活性,从而减轻伤口炎症。这些结果表明,SeC@PA 可以通过感知不同的 GSH 水平动态调节 RS,同时消除生物膜和抑制炎症,而无需额外的添加剂。
慢性糖尿病伤口愈合过程中的另一个障碍是 M1 型巨噬细胞的浸润。清除 ROS 所产生的抗炎效果是短暂的。要促进伤口愈合,就必须重塑伤口床的免疫环境,特别是将巨噬细胞分化为具有持续抗炎作用的 M2 型。在本研究中,SeC@PA 通过 JAK-STAT6 途径明显改善了巨噬细胞向 M2 型的分化,提高了抗炎因子 IL-4 和 IL-10 的水平,降低了促炎因子的水平。巨噬细胞分化为 M2-表型可通过分泌血管内皮生长因子促进 HUVEC 的体外迁移和管形成。糖尿病小鼠慢性伤口中 M2 型巨噬细胞的浸润明显增加,有利于抑制炎症和促进血管生成。因此,本研究初步探索了一种针对生物膜和伤口床不同微环境的慢性伤口潜在治疗方法。这些发现为合理设计外用疗法以有效治疗慢性伤口提供了宝贵的见解。
文章来源:https://doi.org/10.1038/s41467-023-43067-8